Introducción
El síndrome de estrés medial tibial, también conocido como shin splints, es una de las lesiones más comunes en atletas y corredores. Se caracteriza por dolor en la cara interna de la tibia, causado por la inflamación de los músculos, periostio y tejido conectivo en respuesta a una carga repetitiva. Este problema suele estar asociado con un sobreuso en la actividad física y una biomecánica deficiente.
En este artículo exploraremos las causas, síntomas y estrategias de prevención de lesiones para tratar eficazmente esta condición y evitar su cronificación.
Causas del síndrome de estrés medial tibial
El estudio de Moen et al. (2009) destaca que el síndrome de estrés medial tibial puede deberse a varios factores biomecánicos y de entrenamiento, entre ellos:
- Sobrecarga muscular: Aumento brusco en la intensidad o volumen del entrenamiento.
- Desalineaciones biomecánicas: Pie plano, pronación excesiva o deficiencias en el control motor.
- Uso de calzado inadecuado: Falta de amortiguación o soporte insuficiente.
- Superficies de entrenamiento: Correr en suelos duros sin adaptación progresiva.
- Debilidad o rigidez muscular: Especialmente en el tríceps sural y los músculos estabilizadores del pie.
Síntomas y diagnóstico del dolor tibial
El dolor asociado al síndrome de estrés medial tibial se presenta de forma progresiva e incluye:
- Dolor a lo largo del borde interno de la tibia, inicialmente durante la actividad y, posteriormente, en reposo.
- Sensibilidad en la zona afectada.
- Inflamación leve.
- Rigidez muscular al iniciar el movimiento.
Para un diagnóstico preciso, el fisioterapeuta en Madrid puede realizar un examen clínico y pruebas funcionales. En algunos casos, es necesario descartar fracturas por estrés mediante pruebas de imagen.
Estrategias de prevención y tratamiento en el síndrome de estrés medial tibial
Ejercicio terapéutico y fortalecimiento
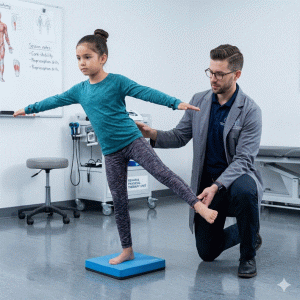
Uno de los pilares en la recuperación y prevención de este síndrome es el ejercicio terapéutico, que incluye:
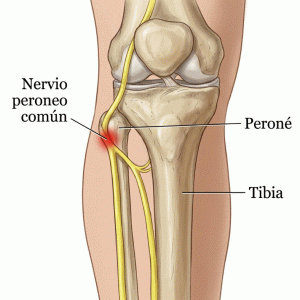
- Ejercicios de fortalecimiento del tibial posterior y peroneos.
- Movilizaciones articulares para mejorar la flexibilidad del tobillo.
- Ejercicios propioceptivos para optimizar el control neuromuscular y la estabilidad del pie.
Papel de la fisioterapia y la terapia manual
El tratamiento con terapia miofascial y punción seca puede ayudar a reducir la sobrecarga muscular en los grupos afectados. Además, las técnicas de terapia manual contribuyen a liberar restricciones en la musculatura de la pantorrilla y mejorar la movilidad de la articulación del tobillo.
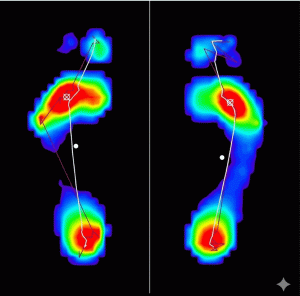
Corrección biomecánica y estudio de la pisada
Un estudio de la pisada es fundamental para detectar alteraciones biomecánicas que puedan estar contribuyendo al problema. En muchos casos, el uso de plantillas personalizadas puede ayudar a redistribuir las cargas y evitar la progresión del dolor tibial.
📌 Relacionado: Descubre cómo la disfunción tibial posterior y el pie plano pueden influir en la aparición de shin splints: Disfunción tibial posterior y pie plano
Consejos prácticos para evitar el síndrome de estrés medial tibial
- Progresión gradual en la carga de entrenamiento.
- Uso de calzado adecuado con buena amortiguación.
- Trabajo de movilidad y fortalecimiento de la musculatura del pie y la pierna.
- Evitar superficies duras o realizar entrenamientos prolongados sin variaciones.
- Aplicación de frío tras la actividad si se percibe inflamación leve.
Conclusión
El síndrome de estrés medial tibial, también conocido como shin splints, es una lesión frecuente entre corredores y deportistas que requiere un enfoque multidisciplinario para su prevención y tratamiento. La combinación de fisioterapia, terapia manual, estudio de la pisada y ejercicio terapéutico es clave para evitar recaídas y mejorar el rendimiento deportivo sin dolor.
Bibliografía
Moen, M., Tol, J., Weir, A., Steunebrink, M., & Winter, T. (2009). Medial Tibial Stress Syndrome. Sports Medicine, 39, 523-546.
📄 Accede al artículo en PubMed: Medial Tibial Stress Syndrome